Badania tarczycy w ciąży są podstawą dla zdrowia matki i płodu. Zaleca się wykonanie TSH i fT4 w I trymestrze u wszystkich ciężarnych oraz u kobiet z ryzykiem (otyłość, cukrzyca, historia autoimmunologiczna) w kolejnych. Normy TSH: I trym. <2,5 mIU/l, II <3,0 mIU/l, III <3,5 mIU/l. Niedoczynność grozi poronieniami, wadami wrodzonymi i przedwczesnym porodem.
Ciąża niesie ze sobą liczne zmiany hormonalne, a tarczyca odgrywa w tym okresie szczególnie ważną rolę (dając rozwój mózgu i układu nerwowego płodu). Zaburzenia funkcji tarczycy, takie jak niedoczynność, mogą wpłynąć na zdrowie matki i dziecka, dlatego badania tarczycy w ciąży są standardem opieki prenatalnej. Wielu specjalistów podkreśla konieczność wczesnego screeningu, przede wszystkim u kobiet z czynnikami ryzyka, jak wcześniejsze problemy endokrynologiczne czy rodzinne obciążenia. Jakie hormony dobrze jest sprawdzić? Przede wszystkim te regulujące metabolizm i wzrost. Częste kontrole pomagają uniknąć powikłań, np. przedwczesny poród czy niska masa urodzeniowa noworodka. W rzeczywistości ginekologiczno-położnicza opieka obejmuje te testy jako element rutynowy.
Które hormony tarczycy sprawdzić w ciąży?
Podstawowym badaniem jest oznaczanie poziomu TSH (hormonu tyreotropowego), który wskazuje na funkcjonowanie tarczycy. W połączeniu z nim mierzy się FT4 (wolną tyroksynę), dającą obraz aktywnej formy hormonu tarczycowego. Te parametry pozwala ocenić, czy gruczoł pracuje prawidłowo. U niektórych pacjentek, szczególnie z podejrzeniem autoimmunologicznego zapalenia tarczycy, dodaje się przeciwciała anty-TPO. Badania tarczycy w ciąży powinny być dostosowane do indywidualnego ryzyka: czy to pierwsza ciąża, czy występują objawy jak zmęczenie czy przyrost masy?
Najważniejsze hormony do monitorowania:
- TSH – ważny marker równowagi hormonalnej;
- FT4 – pokazuje dostępność hormonu dla organizmu;
- FT3 (opcjonalnie) – wspomagający ocenę metabolizmu;
- Anty-TPO – wykrywa procesy autoimmunologiczne.
Kiedy wykonać te testy? To zależy od trymestru, ale większość zaleceń kieruje ku początkowi ciąży.
W którym trymestrze robić badania tarczycy?
W pierwszym trymestrze (do 12. tygodnia) screening jest najbardziej zalecany, bo wtedy płód jest najbardziej zależny od hormonów matki (jej tarczyca dostarcza nawet 100% potrzebnych substancji). Jeśli wyniki wykażą odchylenia, kontrola powtarza się w drugim trymestrze (ok. 20.-24. tydzień), by dostosować ewentualną suplementację lewotyroksyną. W trzecim trymestrze ponowne badanie ma sens tylko przy wcześniej stwierdzonych zaburzeniach lub nowych objawach, jak kołataniet serca. „Czy badania tarczycy w ciąży są refundowane?” – tak, w ramach NFZ dla pacjentek z skierowaniem. Nawiasem mówiąc, (wysokie TSH może sygnalizować niedoczynność), co wymaga szybkiej interwencji.
Czy musimy robić badania poza standardem? Zawsze, jeśli matka ma historię chorób tarczycy lub mieszka w regionie z niedoborami jodu. Endokrynolodzy zalecają konsultację przed planowaną ciążą, by ustabilizować hormony z wyprzedzeniem. Ważne rady obejmują omijanie stresu i zrównoważoną dietę bogatą w selen i jod (z ryb morskich czy orzechów brazylijskich). Badania tarczycy w ciąży: TSH i FT4 przede wszystkim. Regularny monitoring zmniejsza ryzyka, dając pewność co do zdrowia rozwijającego się dziecka.

| Trymestr | Zalecane badania | Uwagi |
|---|---|---|
| Pierwszy | TSH, FT4 | Screening u wszystkich |
| Drugi | TSH, FT4 (kontrola) | Jeśli potrzebne |
| Trzeci | TSH (opcjonalnie) | Przy zaburzeniach |
Pytanie: Jak przygotować się do badań tarczycy w ciąży? Na czczo, bez suplementów jodu na dobę przed pobraniem krwi.
Ciąża to wyjątkowy okres, w którym hormony tarczycy wpływają na rozwój mózgu i układ nerwowy płodu. Zaburzenia takie jak niedoczynność tarczycy mogą prowadzić do powikłań, w tym poronień czy wad wrodzonych.
Dlatego badania tarczycy w ciąży są standardem opieki prenatalnej, szczególnie u kobiet z czynnikami ryzyka.
Można znać, które testy laboratoryjne wybrać i w jakim momencie je zlecić. 🔬
Jakie badania tarczycy w ciąży są najważniejsze?
Podstawowym badaniem jest oznaczanie stężenia TSH (hormonu tyreotropowego) we krwi, które powinno być wykonane u wszystkich ciężarnych w pierwszym trymestrze. Zalecane normy TSH wynoszą poniżej 2,5 mIU/l w I trymestrze, poniżej 3,0 mIU/l w II i poniżej 3,5 mIU/l w III. Jeśli TSH jest podwyższone, zleca się wolną tyroksynę (fT4) oraz trójjodotyroninę (fT3), aby ocenić czynność tarczycy. U kobiet z podejrzeniem autoimmunologicznego zapalenia tarczycy, np. z historią poronień, konieczne są przeciwciała anty-TPO i anty-Tg. Te markery immunologiczne wykrywają Hashimoto nawet przy prawidłowym TSH, co umożliwia wczesną interwencję. Badania te wykonuje się na czczo, a wyniki interpretuje ginekolog-endokrynolog.
Kolejne badania tarczycy w ciąży zleca się w II i III trymestrze u pacjentek z diagnozą subklinicznej niedoczynności lub leczonych lewotyroksyną. Na przykład, kontrola TSH co 4-6 tygodni u kobiet przyjmujących syntetyczny hormon tarczycy zapobiega niedoborom jodu u płodu. Czynniki ryzyka, takie jak otyłość, cukrzyca ciążowa czy niedobór jodu w diecie, uzasadniają screening już przed ciążą. Według wytycznych Polskiego Towarzystwa Tarczycy, u autorek anty-TPO monitorowanie fT4 jest podstawowe, bo wymagania hormonalne rosną o 30-50% w ciąży. Przykładowo, dawkę leku zwiększa się średnio o 25-50 µg, co potwierdza badanie krwi.
Kiedy zlecić badania tarczycy – podstawowe momenty w ciąży?
Pierwsze badanie TSH i fT4 planuje się między 6. a 12. tygodniem ciąży, zanim jeszcze pacjentka zgłosi się na pierwszą wizytę. U kobiet planujących ciążę z historią niepłodności lub wcześniejszych strat, testy wykonuje się przed zapłodnieniem. W nagłych przypadkach, jak objawy nadczynności (tachykardia, utrata masy), pilne badanie TSH z fT3 pozwala uniknąć kryzysu tarczycowego. Kontrola w 20. i 28. tygodniu jest rutynowa dla leczonych pacjentek, a w 36. tygodniu – przed porodem. Dane z badań kohortowych pokazują, że nieleczona niedoczynność podnosi ryzyko stanu przedrzucawkowego o 1,5 raza. Zawsze interpretację pozostaw specjaliście, bo normy trimesterowe różnią się od nieciężarnych.
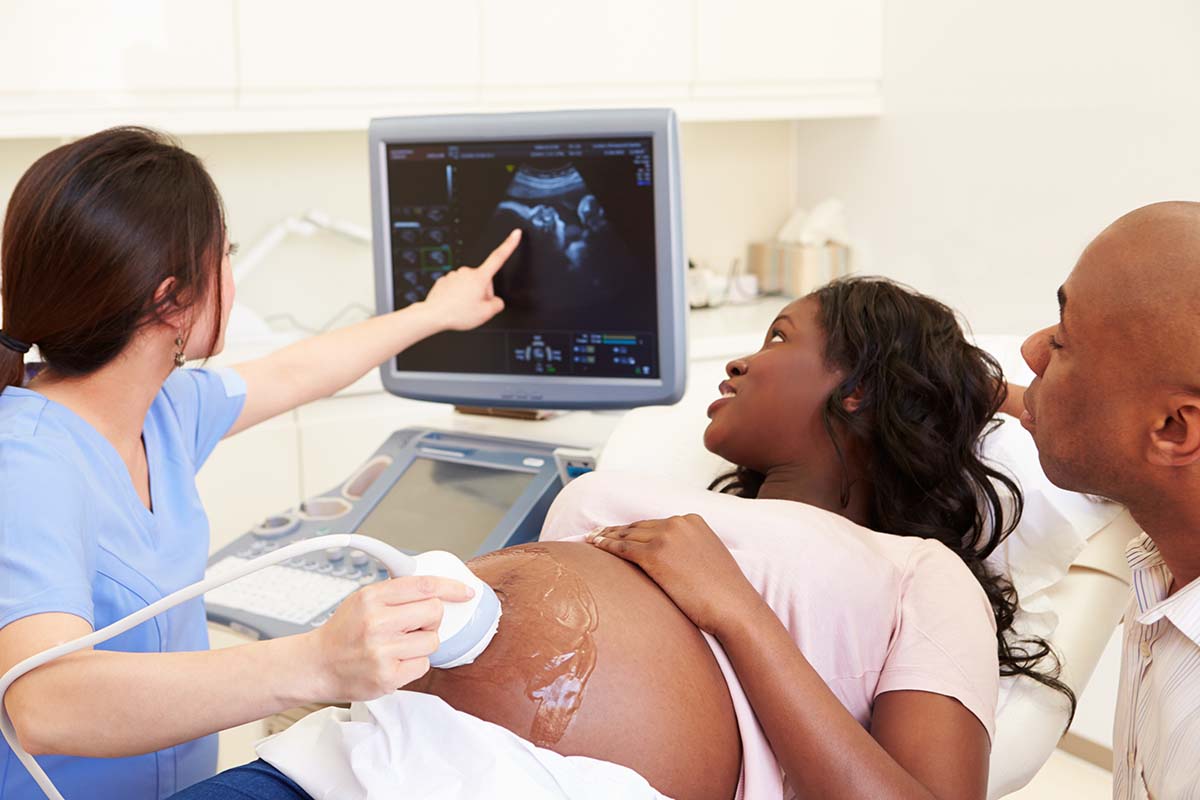
Ciąża wymaga uwagi na funkcjonowanie tarczycy, ponieważ hormony tego gruczołu wpływają na rozwój płodu. Normy TSH i hormonów tarczycy dla kobiet w ciąży różnią się od tych poza ciążą i zmieniają się zależnie trymestru. Lekarze zalecają częste badania, by uniknąć powikłań np. niedoczynność czy nadczynność tarczycy.
Normy TSH w I trymestrze – ważny okres dla rozwoju mózgu dziecka
W pierwszym trymestrze ciąży stężenie TSH spada mocno ze względu na wpływ ludzkiej gonadotropiny kosmówkowej (hCG). Zalecana norma TSH wynosi wtedy 0,1-2,5 mIU/l, co jest niższe niż poza ciążą (najczęściej 0,4-4,0 mIU/l). FT4, czyli wolna tyroksyna, oscyluje w granicach 12-22 pmol/l, a FT3 między 3,1-6,8 pmol/l. Te wartości umożliwiają odpowiednie warunki dla neurorozwoju płodu. Kobiety z historią chorób tarczycy powinny monitorować poziomy co 4-6 tygodni. Zaburzenia w tym okresie zwiększają ryzyko poronienia lub wad wrodzonych.

Zmiany norm w II i III trymestrze ciąży
Drugi trymestr przynosi stabilizację – TSH rośnie do 0,2-3,0 mIU/l, FT4 utrzymuje się na poziomie 10-21 pmol/l, a FT3 2,6-5,9 pmol/l. W trzecim trymestrze TSH osiąga 0,3-3,0 mIU/l, FT4 spada lekko do 9-20 pmol/l, FT3 do 2,3-5,3 pmol/l. Te normy odzwierciedlają adaptację organizmu matki do rosnącego zapotrzebowania płodu na jod i hormony tarczycy. Badania krwi można powtarzać co 6-8 tygodni.
| Trymestr | TSH (mIU/l) | FT4 (pmol/l) | FT3 (pmol/l) |
|---|---|---|---|
| Nieciążowy (referencyjny) | 0,4-4,0 | 11-22 | 3,1-6,8 |
| I | 0,1-2,5 | 12-22 | 3,1-6,8 |
| II | 0,2-3,0 | 10-21 | 2,6-5,9 |
| III | 0,3-3,0 | 9-20 | 2,3-5,3 |
Normy mogą się nie różnić zależnie laboratorium i wytycznych towarzystw endokrynologicznych, np. ATA czy PTAIT.

Monitorowanie hormonów tarczycy zapobiega powikłaniom takim jak przedwczesny poród czy niska masa urodzeniowa dziecka. Suplementacja lewotyroksyną jest standardem przy TSH powyżej górnej granicy normy ciążowej.
Podstawowe zalecenia dla przyszłych matek
Powodów cyklicznych badań TSH w ciąży jest pięć:

- TSH powyżej 2,5 mIU/l w I trymestrze wymaga natychmiastowej interwencji endokrynologa.
- Pobieraj krew na czczo rano, gdy poziomy hormonów są najbardziej wiarygodne.
- Uzupełniaj dietę jodem – 250 µg dziennie z ryb, nabiału lub soli jodowanej.
- Przy anty-TPO powyżej 35 IU/ml kontroluj co 4 tygodnie, nawet przy prawidłowym TSH.
- Nie dla samodzielnego przerwania terapii – dawka leku rośnie średnio o 30-50% w ciąży.
Nieleczona niedoczynność tarczycy w ciąży stanowi poważne zagrożenie dla prawidłowego rozwoju płodu, ponieważ hormony tarczycy matki są podstawą dla jego wzrostu. W pierwszym trymestrze, gdy płód jeszcze nie produkuje własnych hormonów, niedobór tyroksyny (T4) i trijodotyroniny (T3) prowadzi do zaburzeń embriogenezy. Badania wskazują, że u kobiet z niekontrolowaną hipotyreozą ryzyko poronienia wzrasta nawet o 60%, a przedwczesny poród o 2-3 razy.
Jak nieleczona niedoczynność tarczycy wpływa na mózg i układ nerwowy płodu?
Niedobór hormonów tarczycowych hamuje migrację neuronów w mózgu płodu, co skutkuje opóźnieniem rozwoju korowego. Dzieci matek z nieleczoną niedoczynnością tarczycy wykazują średnio o 7-10 punktów niższe IQ w testach na inteligencję w wieku szkolnym, jak wykazało badanie opublikowane w „New England Journal of Medicine”. Tak samo, subclinical hipotyreoza – czyli podwyższone TSH bez objawów – koreluje z deficytami pamięci i koncentracji u potomstwa. W skrajnych przypadkach, np. ciężka jodowa niedoczynność, rozwija się kretynizm endemiczny z irreversible uszkodzeniami psychicznymi. Dane z metaanaliz europejskich kohort pokazują, że nawet 15-20% takich dzieci ma problemy z słuchem lub mową.
Czy wady serca i układu kostnego to częsty efekt hipotyreozy w ciąży?
Nieleczona choroba Hashimoto lub idiopatyczna niedoczynność tarczycy zwiększa częstość wad wrodzonych serca u płodów o 2,5 raza, według wytycznych Endocrine Society. Hormony tarczycy regulują ekspresję genów odpowiedzialnych za rozwój septów serca, ich brak prowadzi do ubytków przegrody międzykomorowej. Układ kostny cierpi podobnie: opóźnione kostnienie szkieletu powoduje dysplazje chrzęstne i niższy wzrost noworodka średnio o 1-2 cm. Przykładowo, w polskim rejestrze wad wrodzonych z lat 2015-2020 zaobserwowano wyższą zapadalność na te anomalie u dzieci matek z TSH powyżej 4,5 mIU/L. Częste monitorowanie poziomu TSH przed ciążą i suplementacja L-tyroksyną eliminują te ryzyka niemal całkowicie.
Wpływ na metabolizm płodu jest tak samo dramatyczny – nieleczona niedoczynność spowalnia glikogenolizę wątrobową, co predysponuje do hipoglikemii noworodkowej wymagającej interwencji neonatologicznej. Badania z Holandii na ponad 5000 ciążach udokumentowały, że dzieci z ekspozycją na matczyną hipotyreozę mają o 30% wyższe ryzyko otyłości w wieku 5 lat z powodu zaburzonej termogenezy. Układ oddechowy płodu także ucierpi: niedobór T3 opóźnia dojrzewanie pęcherzyków płucnych, zwiększając incydencję zespołu oddechowego noworodka o 40%. Wreszcie, długoterminowo obserwuje się wyższą prevalencję autyzmu spektrum i ADHD, z odds ratio 1,5-2,0 w kohortach skandynawskich. Te dane podkreślają konieczność badań prenatalnych.



